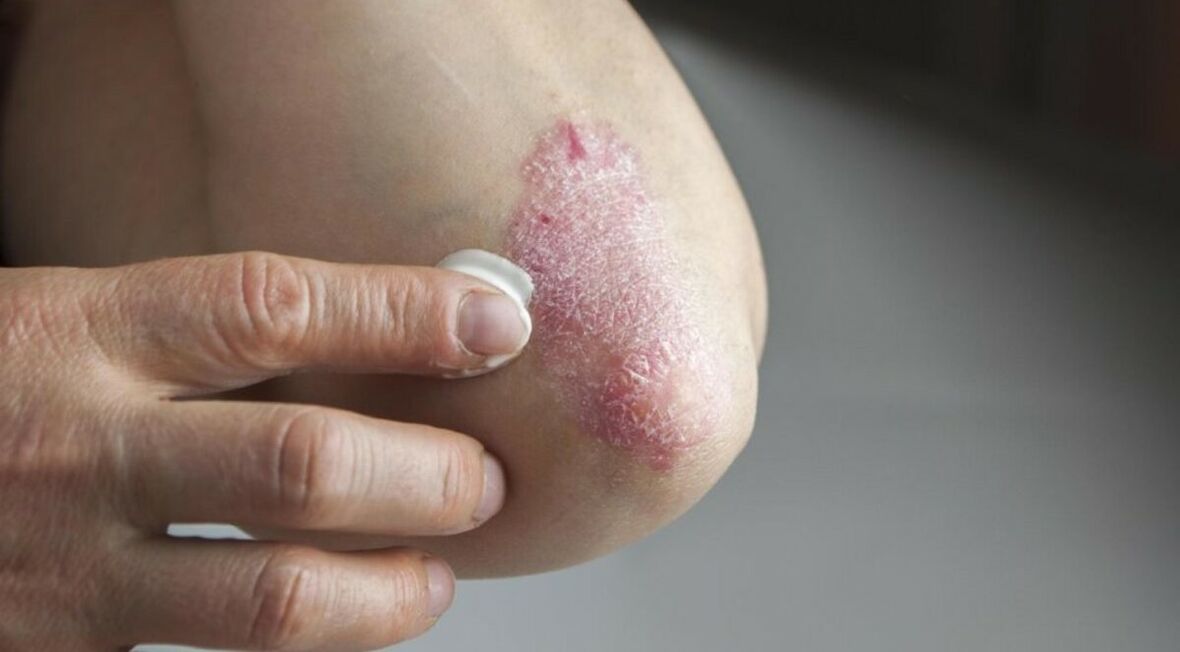
La psoriasi è una malattia dermatologica caratterizzata dalla comparsa sulla pelle di macchie rosse con scaglie argentate.
A seconda del tipo, la psoriasi colpisce le ginocchia, i gomiti, il busto, le unghie, il viso o il cuoio capelluto.
Cos'è la psoriasi?
La psoriasi è una malattia autoimmune che provoca una crescita troppo rapida delle cellule della pelle, che si accumulano e formano chiazze rosse infiammate. I sintomi della psoriasi possono variare a seconda del tipo, dello stadio e della causa. Segni generali della psoriasi:
- aree infiammate della pelle;
- scaglie o placche biancastre-argentate su macchie rosse;
- dolore e bruciore della pelle;
- pelle secca e screpolata (può prudere e sanguinare);
- articolazioni rigide e gonfie;
- unghie ispessite e costolate.
La psoriasi nei bambini di solito colpisce prima il cuoio capelluto e le unghie, per poi diffondersi ai gomiti, alle ginocchia e al busto. Con la psoriasi ungueale del bambino, a seconda del tipo di psoriasi, si possono osservare unghie spesse senza fossette o con piccole creste, così come l'ingiallimento delle unghie o la loro separazione dal letto.
Se noti i primi segni di psoriasi, dovresti consultare un medico. Un dermatologo si occupa della diagnosi e del trattamento della psoriasi negli adulti. Se nei bambini compaiono macchie arrossate sulla pelle o squame argentate, è necessario consultare un pediatra.
Come inizia la psoriasi?
La psoriasi inizia con la formazione di piccole protuberanze rosse che si elevano alcuni millimetri sopra la pelle (esteriormente somigliano a una normale eruzione cutanea). Man mano che aumentano di dimensioni, possono apparire scaglie bianche o argentate. Le squame in cima potrebbero cadere. Le squame rimanenti si uniscono e iniziano a ferire e prudere. Quando si gratta l'eruzione cutanea risultante, le squame possono staccarsi dalla pelle, causando sanguinamento.
Che aspetto ha la psoriasi?
Con la psoriasi compaiono macchie rosse sulla pelle chiara e macchie marroni o viola su quella scura. Nella fase iniziale della psoriasi del cuoio capelluto, le macchie assomigliano alla forfora (a causa delle scaglie bianche). Forme di psoriasi:
- forma lieve di psoriasi (meno del tre per cento del corpo è interessato, le eruzioni cutanee sono localizzate sul cuoio capelluto o sulle estremità);
- forma moderata di psoriasi (l'eruzione cutanea copre dal 3 al 10% del corpo, colpendo il cuoio capelluto, le braccia, le gambe e il busto);
- forma grave di psoriasi (è interessato più del dieci per cento del corpo, compaiono eruzioni cutanee sui palmi delle mani, sulle piante dei piedi e sul viso).
Il trattamento per la psoriasi viene selezionato da un dermatologo in base alla forma e al tipo di psoriasi, ai sintomi e alla posizione dell'eruzione cutanea. Se il trattamento non è corretto o è prematuro, sulla pelle compaiono ampie aree di lesioni.
Dove può verificarsi la psoriasi?
La localizzazione delle macchie della psoriasi dipende dal suo tipo. Tipi di psoriasi:
- psoriasi a placche (volgare).. La psoriasi a placche provoca chiazze di pelle secche e sollevate ricoperte di scaglie argentate. La psoriasi appare sui gomiti, sulle ginocchia, sulla parte bassa della schiena e sul cuoio capelluto;
- psoriasi eritrodermica. La pelle appare bruciata, compaiono brividi e la temperatura aumenta;
- psoriasi guttata. Piccole macchie squamose color carne, simili a gocce d'acqua, si formano sulle braccia, sulle gambe e sul busto;
- psoriasi pustolosa. Nella psoriasi pustolosa si formano vesciche bianche piene di pus e grandi aree infiammate sulla pelle. Localizzato in piccole aree della pelle, che colpisce le gambe o le braccia;
- psoriasi essudativa. Sulla pelle compaiono macchie ricoperte di croste gialle;
- psoriasi inversa. Sulla pelle compaiono macchie rosse lisce. L'eruzione cutanea si verifica nelle pieghe della pelle (ascelle, glutei, genitali).
Nella psoriasi ungueale, la pelle si accumula sotto le unghie, provocandone il sollevamento e la formazione di rientranze ("cavi delle unghie"). La pelle sotto la lamina ungueale diventa bianca, gialla o marrone. Le unghie diventano ruvide, si sbriciolano e si rompono rapidamente.
I dermatologi distinguono anche la psoriasi palmoplantare. La pelle con psoriasi dei palmi e dei piedi è secca e soggetta a screpolature.
La psoriasi palpebrale provoca arrossamento, desquamazione e croste attorno alle palpebre. Altri sintomi della psoriasi sulle palpebre:
- la formazione di squame che si staccano e si attaccano alle ciglia;
- dolore quando si muovono gli occhi;
- irritazione della pelle delle palpebre, accompagnata da dolore e prurito.
I bordi delle palpebre possono alzarsi o abbassarsi a seconda della posizione delle macchie, il che porta all'attrito tra le ciglia e il bulbo oculare. Le possibili conseguenze della psoriasi palpebrale includono uveite (infiammazione degli occhi) e perdita della vista.
La psoriasi può comparire sulle sopracciglia, dietro e intorno alle orecchie e nel condotto uditivo. A volte la psoriasi colpisce la bocca, provocando arrossamento e bruciore delle labbra, delle gengive, della lingua e delle guance. La psoriasi orale può causare difficoltà a masticare e deglutire il cibo.
Le manifestazioni della psoriasi dipendono dal tipo, dai sintomi e dallo stadio. La psoriasi può essere vista nella foto.
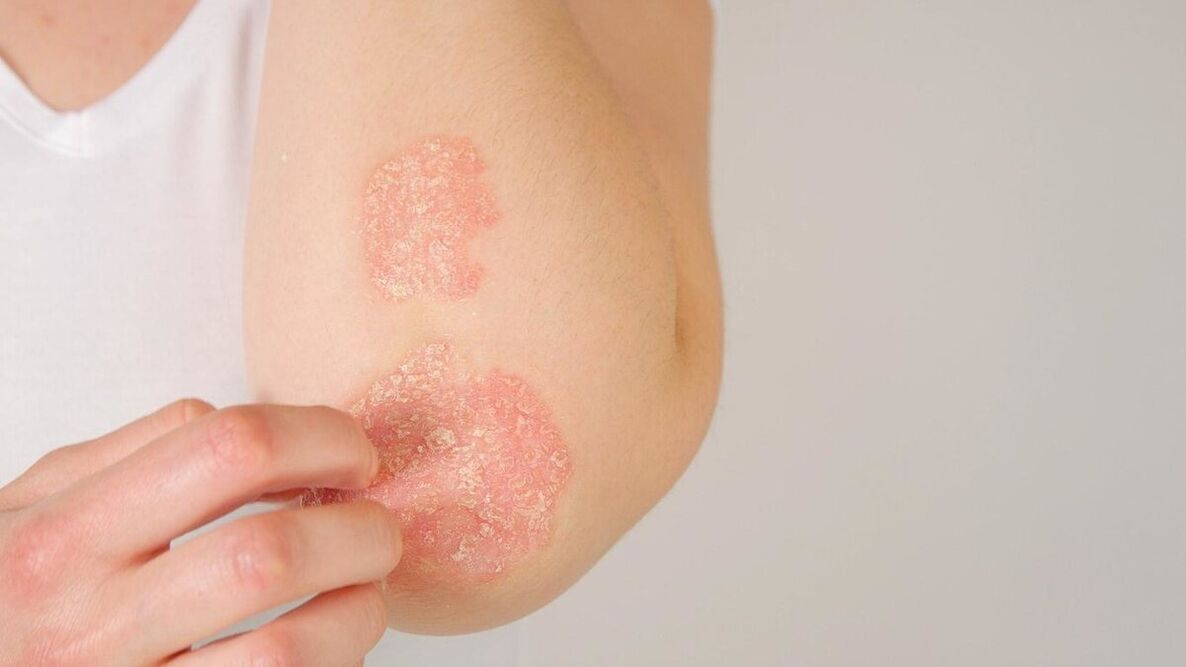
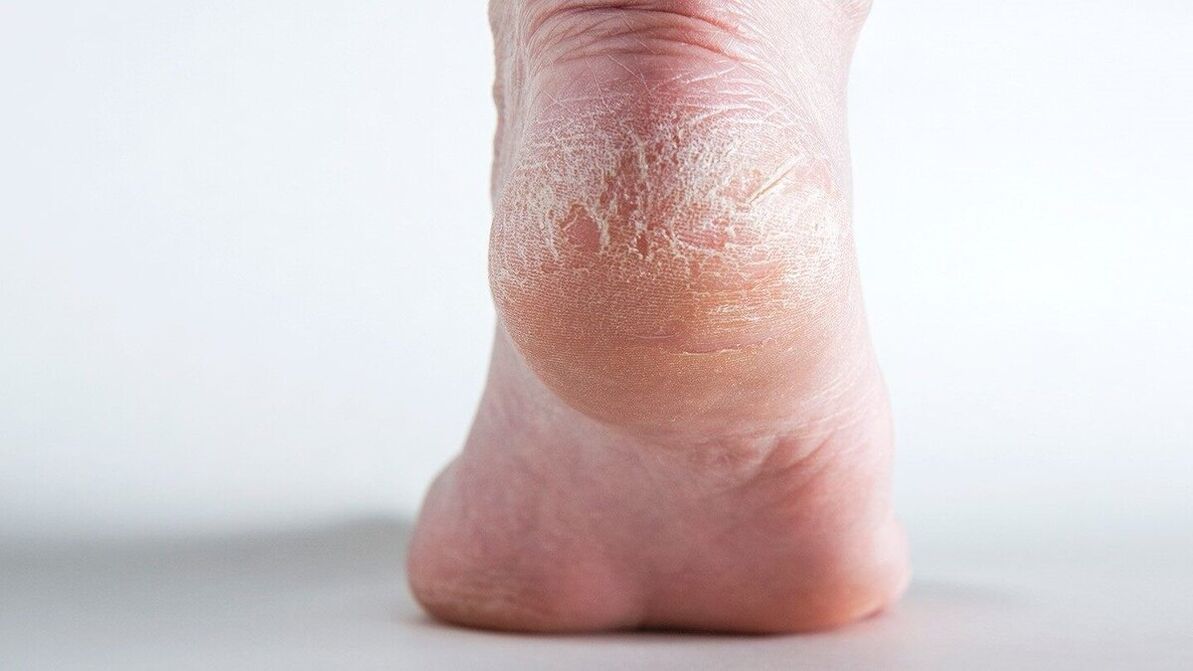
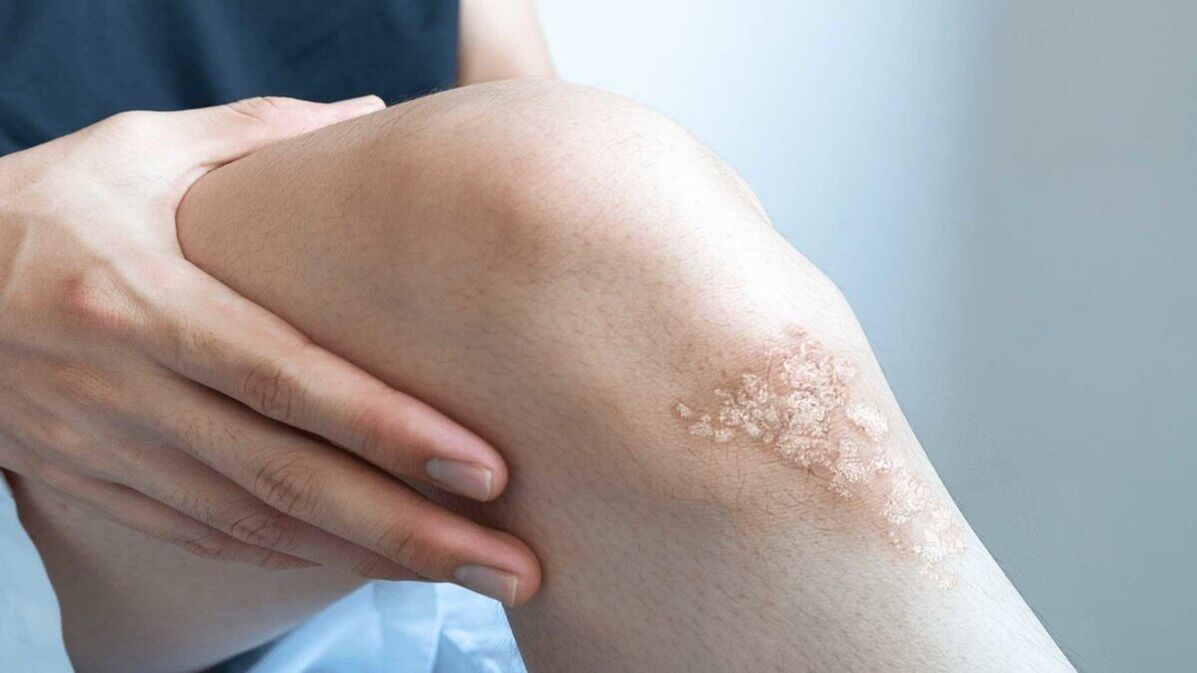
Ragioni per lo sviluppo della psoriasi
La psoriasi è causata da un malfunzionamento del sistema immunitario, in cui i globuli bianchi iniziano erroneamente ad attaccare le cellule della pelle. A causa dell'azione dei leucociti, il processo di produzione di nuove cellule della pelle si riduce da un mese a diversi giorni. Le cellule formatesi prematuramente vengono spinte dall'organismo sulla superficie della pelle, dove si accumulano e si trasformano in macchie o placche.
La predisposizione genetica (una storia familiare di psoriasi) o i fattori scatenanti (fattori ambientali che aumentano il rischio di psoriasi) possono portare a un malfunzionamento del sistema immunitario. Fattori che provocano lo sviluppo della psoriasi:
- infezioni (tonsillite, herpes, licheni);
- traumi cutanei (scottature solari, punture di insetti, graffi, tagli);
- fumo o abuso di alcol;
- uso incontrollato di farmaci;
- situazioni stressanti regolari (portano allo sviluppo della psoriasi da stress);
- tempo (condizioni secche e fredde);
- brusca interruzione dei corticosteroidi sistemici o orali.
Questi fattori possono portare allo sviluppo della psoriasi nelle persone predisposte ad essa o causare una riacutizzazione. L’esacerbazione della psoriasi può essere evitata identificando ed eliminando i fattori che contribuiscono ad essa.
Esacerbazione della psoriasi
La psoriasi sul viso, sulle estremità e sulla testa è caratterizzata da periodi di esacerbazione (i sintomi appaiono intensamente) e di remissione (l'eruzione cutanea diminuisce di dimensioni, il dolore scompare). I periodi di remissione durano da un mese a un anno. Fasi della psoriasi:
- fase progressiva(inizio della psoriasi). Sulla pelle compaiono piccole eruzioni nodulari accompagnate da prurito. Le zone arrossate aumentano, formando placche;
- fase stazionaria. Non compaiono nuovi noduli (papule), l'infiammazione scompare dopo la formazione di squame o croste sulle placche;
- fase regressiva. Le placche diminuiscono, prurito e desquamazione scompaiono.
Un dermatologo aiuterà ad alleviare una riacutizzazione della psoriasi, identificherà i fattori scatenanti e prescriverà il trattamento. Seguire le raccomandazioni del medico aiuterà a ridurre i periodi di riacutizzazione e ad aumentare i periodi di remissione.
Come trattare la psoriasi?
Prima di iniziare il trattamento per la psoriasi, il dermatologo raccoglie un'anamnesi (chiede informazioni sui sintomi, quando sono comparsi e se esiste una storia familiare di psoriasi) ed effettua un esame visivo dell'eruzione cutanea. Dopo aver fatto la diagnosi, il medico seleziona un trattamento completo per la psoriasi. Il trattamento per la psoriasi comprende:
- unguenti, shampoo, creme e gel a base di estratti di alghe e minerali del Mar Morto;
- fototerapia (esponendo la pelle colpita dall'eruzione cutanea ai raggi ultravioletti, la crescita delle cellule cutanee viene ridotta, portando alla normalizzazione della condizione).
Per la psoriasi, un dermatologo consiglia di assumere vitamine. Per produrre cellule cutanee sane e ridurre l'infiammazione e i sintomi, il medico prescriverà le vitamine A, D, E, K, B e C.
Dieta per la psoriasi
Per la psoriasi, un dermatologo raccomanda cambiamenti nella dieta. Alimenti che riducono l’infiammazione:
- pesce grasso (tonno, salmone);
- semi di lino e di zucca;
- frutta secca (noci, mandorle);
- cavolo, spinaci.
Seguire una dieta per la psoriasi aiuta a ridurre i sintomi e a prevenire lo sviluppo di complicanze (pressione alta, diabete, malattie cardiache). Se hai la psoriasi sulle gambe, sulle braccia o sul viso, dovresti limitare l'assunzione di alcol.
La vostra dieta dovrebbe includere anche il consumo di alimenti che contengono acidi grassi (sardine, salmone, gamberetti, semi di lino). Si consiglia di ridurre al minimo il consumo di alimenti che contengono grassi saturi (carni grasse, dolciumi) e carboidrati semplici (latticini, uva, prodotti da forno).
Prevenzione della psoriasi
Le misure preventive aiuteranno a prevenire lo sviluppo e la progressione della psoriasi su braccia, gambe e testa. La prevenzione della psoriasi comprende:
- cambiamenti nella dieta (astinenza da alcol, carboidrati semplici e grassi saturi, consumo di alimenti contenenti acidi grassi);
- proteggere la testa e il corpo dal sole (usando crema solare e cappello);
- smettere di fumare;
- ridurre il rischio di lesioni cutanee (uso di spray repellenti per insetti, guanti, maniche lunghe);
- idratare la pelle (la pelle secca è soggetta a danni).
Per ridurre la probabilità di una riacutizzazione della psoriasi, dovrebbero essere evitate temperature estreme. L'esposizione a temperature troppo fredde o troppo calde può seccare o danneggiare la pelle. Ridurre al minimo le situazioni stressanti aiuterà a prevenire la comparsa della psoriasi dovuta al nervosismo.
Come distinguere la psoriasi dalla dermatite?
La psoriasi del cuoio capelluto (psoriasi seborroica) è simile alla dermatite seborroica. La dermatite può essere distinta dalla psoriasi del cuoio capelluto con l'aiuto di un dermatologo. Sintomi della dermatite seborroica:
- arrossamento della pelle, su cui si formano squame untuose bianche o gialle (se pressate, si può rilasciare sebo - sebo);
- forfora (scaglie di pelle) che si accumula vicino al fusto del capello.
È possibile distinguere la psoriasi dalla dermatite dalla posizione dell'eruzione cutanea. A differenza della dermatite seborroica, la psoriasi non si forma solo sulla testa, ma si diffonde anche oltre l'attaccatura dei capelli e compare su altre parti del corpo (arti, parte bassa della schiena, unghie). Con la psoriasi, le aree della pelle colpite dall'eruzione cutanea sono doloranti e pruriginose, mentre con la dermatite si può avvertire un leggero prurito al cuoio capelluto.
Domande popolari
- La psoriasi si trasmette?
La psoriasi non è contagiosa. Il contatto (comunicazione, bacio, rapporto sessuale) con una persona affetta da psoriasi, toccando le zone colpite della pelle non porterà alla comparsa di un'eruzione cutanea, poiché stiamo parlando di una malattia autoimmune e non infettiva.
- Come lavarsi i capelli con la psoriasi?
Per la psoriasi, puoi lavare i capelli con uno shampoo a base di minerali del Mar Morto ed estratto di alghe. La selezione indipendente di shampoo e l'uso di rimedi popolari (tintura di camomilla, celidonia, aloe vera, aceto di mele) saranno inefficaci e potrebbero portare a un peggioramento dei sintomi. Se viene rilevata un'eruzione cutanea, dovresti contattare un dermatologo che, dopo aver esaminato il rossore e aver fatto una diagnosi, selezionerà l'opzione di trattamento adatta a te.
- Come distinguere la psoriasi delle unghie dai funghi?
È possibile distinguere la psoriasi ungueale dai funghi utilizzando i sintomi. Con la psoriasi, le unghie si ispessiscono, si sbriciolano, si rompono rapidamente e la pelle sottostante diventa gialla, bianca o marrone. Le unghie possono sviluppare rientranze (fosse), creste o buchi.
I funghi causano macchie grigie, marroni o verdi sulle unghie che si scuriscono e aumentano di dimensioni nel corso di diverse settimane. L'infezione fungina delle unghie non porta alla formazione di fossette, ma può far sì che le unghie diventino sottili o spesse.
- Cosa non dovresti mangiare se hai la psoriasi?
Se hai la psoriasi, non dovresti mangiare cibi che aumentano l'infiammazione (latticini, carne rossa, cibi grassi, zucchero raffinato, agrumi, pomodori, patate). Dovresti evitare di mangiare uova, fegato, soia e bevande energetiche. Questi prodotti contengono colina e taurina, che possono causare un'esacerbazione della psoriasi.
- Con cosa si può confondere la psoriasi?
La psoriasi può essere confusa con l'eczema, la tigna, il lichen planus o il lichen planus. Un dermatologo ti aiuterà a distinguere la psoriasi da altre malattie dermatologiche raccogliendo un'anamnesi, un esame visivo e conducendo test diagnostici.























